Makrosomia
Termin „makrosomia płodu” jest używany do opisania noworodka, który jest znacznie większy od przeciętnego. W praktyce oznacza to masę urodzeniową większą niż: 4000 g (makrosomia 1. stopnia), 4500 g (makrosomia 2. stopnia) i 5000 g (makrosomia 3. stopnia).
Poród jest dla dużego dziecka, matki a także personelu medycznego szpitala nielada wyzwaniem. Najważniejsze podczas porodu jest zatem nie dopuścić do urazu lub niedotlenienia okołoporodowego, który dla noworodka jest poważnym stanem zagrożenia życia.
- Najczęściej do niedotlenienia płodu ( zamartwicy urodzeniowej ) dochodzi na skutek urazu porodowego lub przypadku źle prowadzonej akcji porodowej przez personel medyczny szpitala.
-
Na niedotlenienie wewnątrzmaciczne podczas porodu wskazuje nieprawidłowa czynność serca płodu odczytywana na aparacie KTG. Jeżeli podczas zapisów KTG w trakcie porodu, tętno płodu spada poniżej 100 uderzeń na minutę przez co najmniej 2 lub 3 minuty, lekarz prowadzący poród powinien zdiagnozować ciężka bradykardię i zalecić nagłe cesarskie cięcie.
- Przyczyną niedotlenienia mózgu noworodka mogą być też błędy ze strony personelu medycznego prowadzącego poród. Nieprawidłowe podanie środków wywołujących bóle porodowe powoduje niedotlenienie macicy, łożyska i płodu.
Jeżeli na skutek zaniedbania lekarzy doszło do uszczerbku na zdrowiu matki lub dziecka, poszkodowani mogą uzyskać rekompensatę za doznaną krzywdę w postaci odszkodowania, zadośćuczynienia oraz dożywotniej renty.
Zachęcamy do zadawania pytań naszym prawnikom. Zespół prawny Fundacji Od Poczęcia Do Narodzin posiada odpowiednie doświadczenie i dokłada wszelkich starań, aby rzetelnie ocenić czy doszło do błędy lekarskiego podczas porodu. Mimo, że nasza siedziba jest w Warszawie, działamy na terenie całej Polski.
Skontaktuj się z naszymi prawnikami w celu uzyskania darmowej konsultacji prawnej. Jesteśmy po to, by Ci pomóc.
Makrosomia – rodzaje
Wyróżniamy 2 rodzaje makrosomii:
- symetryczna u potomstwa matek bez cukrzycy
- asymetryczna u potomstwa matek z cukrzycą – u płodu występuje wzrost masy ciała i tkanki tłuszczowej, zwiększenie obwodu barków i brzucha oraz zmniejszenie stosunku obwodu głowy do obwodu klatki piersiowej
Makrosomia jest składową zespołu tzw. fetopatii cukrzycowej. Fetopatia cukrzycowa oznacza zmiany morfologiczne u noworodków matek chorych na cukrzycę. Należą do nich także zaburzenia czynnościowe i metaboliczne, które obserwowane są w pierwszych godzinach życia takie jak:
- hipotrofia lub makrosomia
- nadmierna ilość tkanki tłuszczowej
- zbyt mała głowa w stosunku do klatki piersiowej
- żywoczerwone zabarwienie skóry
- obfite owłosienie głowy
- owłosione uszy
- niedojrzałość płuc
- niedojrzałość ośrodkowego układu nerwowego
- przerost mięśnia sercowego i zaburzenia biochemiczne w postaci zmniejszonego stężenia glukozy (hipoglikemii), wapnia (hipokalcemii) i magnezu (hipomagnezemii)
Im gorsze jest wyrównanie metaboliczne glikemii w czasie ciąży, tym większe jest prawdopodobieństwo wystąpienia zespołu fetopatii cukrzycowej u noworodka. Duże dziecko stanowi ryzyko:
- przedłużonego porodu
- zwiększonej utraty krwi u rodzącej
- konieczności porodu zabiegowego drogą pochwową (kleszcze położnicze lub próżniociąg) albo cięcia cesarskiego
Zwiększenie masy noworodka i obwodu jego barków może w przypadku porodu siłami natury prowadzić do urazów okołoporodowych i gorszego stanu dziecka po urodzeniu. Zwiększa się ryzyko urazów, takich jak:
- urazy tkanek miękkich
- złamanie obojczyka
- porażenie splotu barkowego
- uszkodzenie nerwu twarzowego
- niedotlenienie okołoporodowe
- wylewy dokomorowe
Makrosomia – objawy
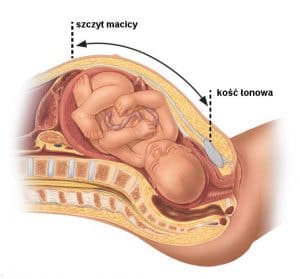 Do identyfikacji makrosomii u dziecka w łonie matki służą:
Do identyfikacji makrosomii u dziecka w łonie matki służą:
- badania ultrasonograficzne
- obraz kliniczny (objawy)
- wywiad (urodzenie poprzednio dziecka z makrosomią, nadmierny przyrost masy ciała w ciąży)
Masę płodu pozwalają przewidywać pomiary: biometryczne płodu, pomiary wysokości dna macicy oraz pomiar ilości płynu owodniowego.
- Pomiaru wysokości dna macicy dokonuje lekarz podczas standardowych wizyt prenatalnych. Mierzy się odległość od górnej części macicy do kości łonowej. Jeżeli jest ona większa niż oczekiwano, może to świadczyć o makrosomii płodu.
- Nadmiar płynu owodniowego (wielowodzie). Zbyt duża ilość płynu owodniowego – płynu, który otacza i chroni dziecko w czasie ciąży – może oznaczać, że dziecko jest większe niż przeciętnie. Ilość płynu owodniowego odzwierciedla ilość wydalanego moczu przez dziecko, a większe dziecko wytwarza więcej moczu.
U noworodków z makrosomią, urodzonych przez matki z cukrzycą występuje zwiększone ryzyko powikłań, takich jak:
- zmniejszone stężenie we krwi cukru oraz jonów wapnia i magnezu
- zwiększone ryzyko nasilonej i przedłużonej żółtaczki okresu noworodkowego
- przerost mięśnia sercowego, rzadko powodujący niewydolność krążenia
- zaburzenia oddychania, związane z niedojrzałością płuc wywołaną przez matczyną hiperglikemię.
Makrosomia – czynniki ryzyka
Wiele czynników może zwiększać ryzyko wystąpienia makrosomii płodowej – niektóre z nich można kontrolować, a inne nie. Na przykład:
- Cukrzyca matki. Jeśli kobieta ma cukrzycę przed zajściem w ciążę lub zachoruje na cukrzycę w czasie ciąży (cukrzyca ciążowa) wystąpienie makrosomii jest bardziej prawdopodobne.
- Makrosomia płodu w poprzedniej ciąży. Jeśli wcześniej kobieta urodziła dziecko, u którego zdiagnozowano makrosomię, istnieje zwiększone ryzyko urodzenia kolejnego dziecka z ponadprzeciętną masą ciała..
- Otyłość u matki. Makrosomia płodu jest bardziej prawdopodobna u ciężarnych z otyłością.
- Nadmierny przyrost masy ciała w czasie ciąży. Nadmierne zwiększenie masy ciała matki podczas ciąży zwiększa ryzyko makrosomii płodu.
- Poprzednie ciąże. Ryzyko makrosomii płodowej wzrasta wraz z każdą ciążą. Aż do piątej ciąży średnia masa urodzeniowa dla każdej kolejnej ciąży zwykle wzrasta o około 113 gramów.
- Płeć dziecka. Większość dzieci ważących więcej niż 4500 gramów to chłopcy.
- Ciąża po terminie. Jeśli ciąża trwa dłużej niż dwa tygodnie po terminie, dziecko jest narażone na zwiększone ryzyko makrosomii.
- Wiek matki. U kobiet w wieku powyżej 35 lat częściej diagnozowana jest makrosomia płodu.
Makrosomia – komplikacje położnicze
Możliwe powikłania makrosomii płodowej mogą obejmować:
- Problemy z porodem. Duży rozmiar płodu podczas porodu siłami natury może spowodować zaklinowanie się dziecka w kanale rodnym i konieczność przeprowadzenia porodu zabiegowego (poród kleszczowy, próżnociąg) albo porodu operacyjnego – cięcia cesarskiego.
- Urazy narządu rodnego. Makrosomia płodu podczas porodu może doprowadzić do uszkodzenia kanału rodnego poprzez rozdarcie tkanek pochwowych i mięśni między pochwą a odbytem (mięśnie krocza). Odszkodowanie za pęknięcie krocza.
- Krwawienie po porodzie. Makrosomia płodu zwiększa ryzyko, że mięśnie macicy nie będą prawidłowo kurczyć się po porodzie (tzw. atonia macicy). Może to prowadzić do poważnego krwotoku poporodowego.
- Pęknięcie macicy. Jeśli kobieta wcześniej przeszła cięcie cesarskie lub inną poważną operację macicy, makrosomia płodu zwiększa ryzyko pęknięcia macicy – rzadkie, ale poważne powikłanie, w którym macica rozdziera się wzdłuż linii blizn po operacji.
Makrosomia – powikłania u dziecka
Możliwe powikłania makrosomii u dziecka mogą obejmować:
- Niski poziom cukru we krwi. Dziecko, u którego zdiagnozowano makrosomię, częściej rodzi się z niższym niż normalny poziomem cukru we krwi.
- Dziecięca otyłość. Badania sugerują, że ryzyko otyłości u dzieci wzrasta wraz ze wzrostem masy urodzeniowej.
- Zespół metaboliczny. Jeśli u dziecka zdiagnozowana zostanie makrosomia płodu, istnieje ryzyko wystąpienia zespołu metabolicznego w dzieciństwie. Zespół metaboliczny to zespół powiązanych ze sobą elementów, mogących zwiększać ryzyko zachorowania na miażdżycę i cukrzycę typu 2 – podwyższone ciśnienie krwi, wysoki poziom cukru we krwi, nadmiar tkanki tłuszczowej w okolicy talii lub nieprawidłowy poziom cholesterolu – występujące łącznie, zwiększają ryzyko chorób serca, udaru mózgu i cukrzycy.
